Un nouvel éclairage sur la propagation de la résistance aux antimicrobiens dans l’air est apporté par une étude qui a couvert toutes les régions du monde (plus de 100 pays) où la pollution de l’air est élevée. Des corrélations significatives entre les deux phénomènes y ont été observées.
Les résultats de cette nouvelle étude étalée sur deux décennies ont été publiés dans la revue The Lancet Planetary Health. Ils montrent que l’augmentation de la pollution de l’air est liée à l’augmentation de la résistance aux antibiotiques dans les pays et les continents, et que le lien s’est accru au fil du temps.
L’étude confirme les conclusions d’un rapport de 2020 de l’Organisation mondiale de la santé (OMS) qui a établi que la résistance aux antibiotiques est l’une des menaces à la croissance la plus rapide pour la santé mondiale. Elle peut toucher des personnes de tout âge dans n’importe quel pays et tue déjà 1,3 million de personnes chaque année.
Si l’utilisation inappropriée des antibiotiques reste un facteur important, l’étude suggère que les influences environnementales, en particulier la présence de bactéries et de gènes résistants aux antibiotiques dans les particules PM2,5 – elles ont un diamètre est de 2.5 microns (μm) – pourraient exacerber le problème. Ces particules microscopiques, que l’on trouve généralement dans la fumée peuvent transporter des éléments de résistance d’un environnement à l’autre et s’infiltrer directement dans les poumons humains, amplifiant ainsi la menace.
La pollution atmosphérique a été identifiée comme le plus grand risque environnemental pour le bien-être public. Elle est responsable de sept millions de décès dans le monde chaque année, selon les Nations unies. Une exposition prolongée a été associée à des affections graves telles que les maladies cardiaques, l’asthme, le cancer du poumon, ainsi qu’à une réduction de l’espérance de vie.
En se concentrant sur l’influence de la pollution par les PM2,5, qui provient de sources telles que le trafic routier et les processus industriels, l’étude indique qu’une augmentation de 10 % de la pollution de l’air est associée à une augmentation de 1,1 % de la résistance aux antibiotiques. L’analyse prévoit également des scénarios alarmants pour l’avenir : sans changement de politique, la résistance aux antibiotiques pourrait augmenter de 17 % d’ici à 2050, entraînant environ 840 000 décès prématurés par an.
L’Arabie saoudite verrait sa résistance aux antibiotiques augmenter de 3 % si les PM2,5 augmentaient de 10 %, le Niger de 2,9 %, les Émirats arabes unis de 2,6 %, le Pakistan de 2,6 %, le Nigeria de 2,5 %, l’Inde de 2,5 %, le Cameroun de 2,2 %, le Bahreïn de 2,2 % et la Chine de 2,1 %.
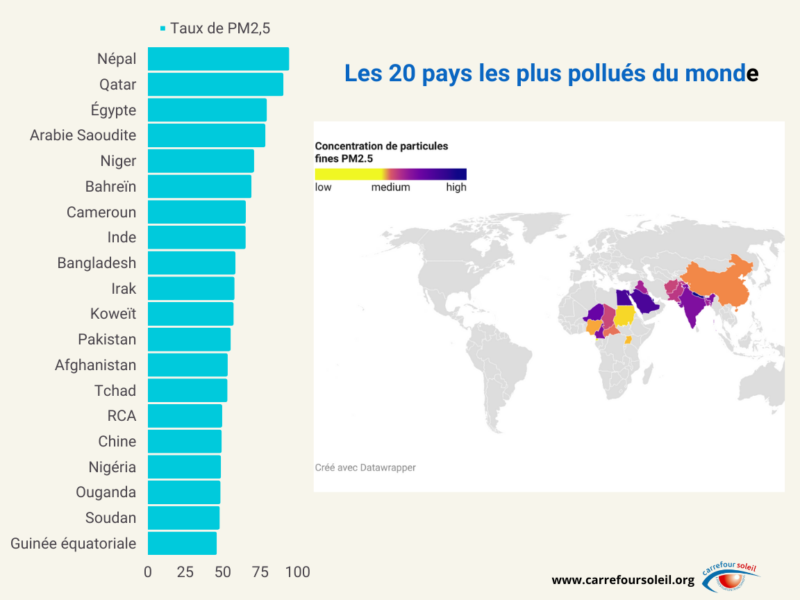
Chine et Inde en première ligne
La Chine et l’Inde pourraient être les pays où les changements dans les PM2,5 ont le plus d’effet sur les décès prématurés attribuables à la résistance aux antibiotiques, en raison de leur population importante.
Dans d’autres scénarios, tels que l’augmentation des dépenses de santé actuelles, le contrôle des PM2.5, l’amélioration des services d’eau potable et la réduction de l’utilisation des antibiotiques, la résistance aux antibiotiques pourrait être réduite de manière substantielle.
Par rapport au scénario de base, la politique de bien-être visant à contrôler les PM2,5 à 5 μg/m3 pourrait diminuer la résistance aux antibiotiques dans le monde de 16,8 % et prévenir les décès imputables à la résistance aux antibiotiques d’environ 23,4 % d’ici 2050.
Dans le troisième scénario multivarié, la résistance mondiale aux antibiotiques pourrait être réduite de 50 % et les décès imputables à la résistance aux antibiotiques pourraient être réduits de 54,5 % d’ici à 2050 par rapport au scénario de référence.
Le professeur Hong Chen, de l’université de Zhejiang (Chine), auteur principal de l’étude, a souligné l’interdépendance entre la pollution atmosphérique et la résistance aux antibiotiques : « Ce travail suggère que les avantages de la lutte contre la pollution atmosphérique pourraient être doubles : non seulement elle réduira les effets nocifs d’une mauvaise qualité de l’air, mais elle pourrait également jouer un rôle majeur dans la lutte contre l’augmentation et la propagation des bactéries résistantes aux antibiotiques. »
Bien que l’étude mette en évidence une corrélation significative, les mécanismes et voies précis par lesquels les gènes résistants aux antibiotiques sont transportés par la pollution de l’air doivent faire l’objet d’une étude plus approfondie. Les hôpitaux, les exploitations agricoles et les installations de traitement des eaux usées, qui dispersent ces particules sur des distances considérables, sont des vecteurs possibles.
Carrefour_Soleil